Publié le 14 sep 2022Lecture 13 min
La dermatite atopique du nourrisson et du jeune enfant : les enjeux pour les sages-femmes
Clarence DE BELILOVSKY, Paris - Sophie GUILLAUME, Paris
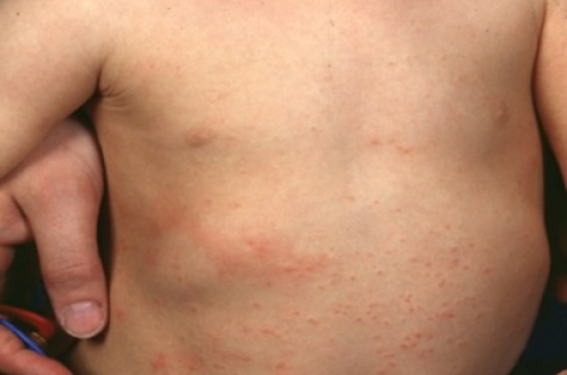
La dermatite atopique (ou eczéma atopique) est une maladie de peau inflammatoire, prurigineuse qui est chronique et évolue par poussées “The itch that rashes.” Elle fait parfois partie d’un terrain atopique plus large : allergie alimentaire, asthme, rhume des foins
Quelle est la fréquence de la DA ?
Elle atteint jusqu’à 25% des enfants et 2–3% des adultes. 90% des DA touchent des enfants de moins de 5 ans. La DA n'apparaît généralement pas dans les premières semaines de la vie mais habituellement entre 3 et 6 mois et plus de 60% débutent avant 1 an. Elle peut disparaître à tout moment ou continuer jusqu’à l’âge adulte. 10 à 30% des DA persistent à l’âge adulte. C’est la première cause de consultation en dermatologie-pédiatrique.
Présentation de la dermatite atopique chez les nourrissons/enfants : Comment la diagnostiquer ?
La DA associe une peau sèche généralisée, des plaques d’eczéma localisées et d’autres petits signes. Chez les enfants, la plaques d’eczéma de la DA se présente selon une distribution dépendante de l'âge. Chez les nourrissons et les jeunes enfants : Atteinte du visage, du cuir chevelu et des faces d’extension des membres (PHOTO). Chez les enfants plus âgés : Atteinte prédominante des plis de flexion (coudes, genoux) (PHOTO).
Les plaques d’eczéma évoluent par poussées, et sont séparées par des périodes de rémission. La reste de la peau reste toujours sec.
Le diagnostic repose sur une association de critères appelée UK Working criteria : Il faut associer une histoire de démangeaisons cutanées plus au moins trois des critères suivants :
-Antécédents d'atteinte de zones de flexion (plis)
-Atteinte visible actuelle des zones de flexion
-Antécédents personnels d'asthme ou de rhume des foins (ou antécédents de terrain atopique (eczéma, asthme, rhinite allergique) chez les parents ou la fratrie si le patient a moins de 4 ans)
-Antécédents de peau généralement sèche au cours de la dernière année
-Début avant l'âge de 2 ans
Les petits signes qui peuvent aider au diagnostic sont des fissures rétro-auriculaires, une dermatite du cuir chevelu, un dermographisme blanc (urticaire au contact), une chéilite.
Comment évaluer la sévérité de la DA ?
La sévérité de la DA tient compte à la fois de l’intensité de l’atteinte cutanée, de son étendue, mais aussi du retentissement sur l’enfant (prurit et troubles du sommeil).
L’intensité des plaques d’eczéma s’évalue en recherchant la rougeur (érythème), une induration/un œdème, des excoriations (lésions de grattage) une lichénification (épaississement de la peau des DA chroniques et liée au grattage), un suintement ou des croûtes.
La DA affecte les patients et leurs familles en raison des démangeaisons intenses qui provoquent des troubles du sommeil importants et une irritabilité chez les petits enfants et les tout-petits. Les performances scolaires peuvent être réduites chez les enfants plus âgés et des troubles comportementaux et neurocognitifs peuvent se développer à long terme. Ainsi, les cliniciens devraient tenir compte de la qualité du sommeil chez tous les enfants atteints de DA.
Afin d’étudier le retentissement global de la DA sur les enfants atteints leurs parents/tuteurs, des questionnaires de qualité de vie sont à notre disposition.
Diagnostics différentiels
Les principaux diagnostics à discuter sont la dermatite séborrhéique infantile (croûtes de lait avec parfois atteinte cutanée (PHOTO) mais qui commence plus tôt et sans démangeaison et les dermites de contact irritantes ou allergiques (limitées à la zone d’exposition de l’agent irritant ou allergisant) (PHOTOS). Il faut savoir que la DA n'augmente pas le risque d’allergie de contact. Mais les patients sont plus fréquemment en contact et donc sensibilisés aux composants de certains émollients (tels que certains conservateurs, parfums …) et aux antiseptiques que les sujets en bonne santé.
Conclusion/résumé / encart 1
La dermatite atopique est fréquente chez le nourrisson mais son diagnostic est parfois difficile.
1 : La DA est toujours prurigineuse avec crises et rechutes
2 : La topographie diffère avec l'âge
3 : Des signes mineurs peuvent aider au diagnostic
La DA pédiatrique a un impact négatif sur la qualité de vie de l'enfant et des parents, affectant en particulier la qualité du sommeil pour eux deux.
La gravité comprend l'évaluation des signes cliniques, leur surface sur le corps mais aussi la sécheresse cutanée, le prurit et la qualité du sommeil.
La Marche atopique : Qu’est-ce ? Comment la prévoir et la dépister ?
La dermatite atopique fait partie de la triade atopique : DA + Asthme + Rhume des foins (et allergie alimentaire). La marche atopique est le risque de développer dans le temps, après un premier épisode de DA ou d’allergie alimentaire, un asthme ou un rhume des foins quelques années plus tard. Les facteurs de risque de la marche atopique sont une DA à début précoce, sévère, persistante, une poly-sensibilisation et une atopie parentale. L'orientation vers un spécialiste est recommandée pour les patients présentant l'une de ces caractéristiques. Par exemple, en cas de DA légère le risque d’asthme plus tard est de 20 à 30%. Il est de 70% en cas de DA sévère (8% d’asthme dans la population générale). Une sensibilisation alimentaire pendant les 2 premières années est également un facteur de risque : X2,9 pour respiration sifflante/asthme, X 2,7 pour l'eczéma, X 3,1 pour la rhinite allergique.
Rappelons que l’allergie alimentaire est une conséquence et non un pas un facteur de crises d’eczéma. L’allergie aliment aire est présente chez 17% des DA légères et 40% des DA modérées à sévères. Les deux ont une origine commune : la perméabilité des barrières : barrière cutanée pour la DA, barrière digestive pour l’allergie alimentaire. Il est aujourd’hui admis que les régimes alimentaires de restriction contre la DA, sans test ou avis allergologique préalable, sont inutiles et dangereux.
Facteurs de risque de DA chez le nourrisson : Comment dépister ces risques pendant la grossesse et après l’accouchement ?
Tenter de prévoir une future DA chez un nourrisson permet d’informer les jeunes parents qui se questionnent sur ce risque et surtout de mettre en place des mesures préventives et d’accompagnement (soins, environnement…).
Les facteurs de risque considérés comme les plus importants sont les facteurs génétiques. Ainsi, avec un parent atopique, un enfant a un risque de 40 à 50% de développer une DA. Ce risque s’élève à 50-80% si les deux parents sont atopiques. Une DA parentale représente un risque plus grand qu’un asthme parental. Les autres facteurs de risque avant et après l’accouchement sont résumés dans les tableaux joints (TABLEAUX)
Facteurs de risque de DA : un questionnaire simple à tout moment (grossesse, post-partum)
1-Avez-vous remarqué un environnement tabagique (tabagisme actif ou passif) pendant votre grossesse ou pendant les premiers mois de la vie de votre bébé ?
2-Avez-vous bu de l'alcool pendant votre grossesse ?
3- Votre bébé était-il en surpoids à la naissance ?
4-Vous vivez en ville, dans un environnement pollué ou acarien ?
5-Avez-vous pris des antibiotiques pendant votre grossesse ou votre enfant en a-t-il pris pendant les premiers mois de sa vie ?
6-Avez-vous de l'eau calcaire à la maison ?
Les mécanismes de la dermatite atopique (Schéma coupe de peau)
La DA est le fruit d’une interaction entre le patient et son environnement. C’est un cercle vicieux appelé inside (patient)-outside (environnement)-inside (patient). C’est également un déséquilibre entre barrière cutanée (diminuée) et inflammation (augmentée).
Le patient atopique : sa barrière cutanée est primitivement altérée, souvent par des mutations génétiques, comme la mutation de la filaggrine qui provoque une baisse de cette protéine dans la peau. Ses défenses innées, sa synthèse de lipides sont également basses. Son système immunologique est perturbé. Le patient présente donc un déséquilibre barrière-inflammation. C’est au sein des cellules de la peau (dans leurs noyaux) que se trouvent des récepteurs (appelés PPARalpha) qui régulent la barrière et l’inflammation. Ils sont abaissés dans la DA. Le fait d’appliquer certains types de lipides les stimulent et donc rétablit l’équilibre de la peau. C’est en se basant sur ces connaissances qu’un actif breveté issu de l’huile de tournesol a été développé pour la gamme de soins Stelatopia®.
Son environnement : De nombreux facteurs de nature différente (pollution, irritants, climat, stress, allergènes, stress, microbes) contribuent à altérer la barrière et aggraver l’inflammation.
Le microbiome : Cet écosystème bactérien est déséquilibré dans la peau atopique et surtout dans les lésions d’eczéma pendant les crises. Staph aureus augmente au détriment des autres germes : on dit que la diversité est diminuée. Il se fixe à la peau et s’entoure d’un biofilm, ce qui le rend plus agressif et plus résistant (ILLUSTRATION). Ce déséquilibre est à la fois cause et conséquence des mécanismes de la DA.
Conclusion/encart 2
La dermatite Atopique est une maladie chronique, avec des crises et des origines multifactorielles.
A l’origine, la peau est plus perméable et plus sèche.
Puis des facteurs externes augmentent l’agression, l’inflammation et la réaction du système immunitaire vers une réaction atopique allergique chronique dont le symptôme majeur est le prurit.
Le microbiome cutané représente le 3e angle de ce triangle vicieux, avec Staph aureus enfermé dans un biofilm jouant le rôle de superantigène.
En raison de sa complexité, la DA ne peut pas être étudiée avec un modèle unique.
Conclusion 3
Il n'existe toujours pas de stratégie de prévention claire/validée contre la DA. Mais les applications d'émollient dès la naissance sur les nourrissons à risque sont prometteuses.
Les émollients sont le pilier du traitement de toutes les formes de DA. Ils sont obligatoires pour rétablir la fonction de barrière cutanée, apaiser et hydrater la peau, diminuer le prurit, épargner les corticoïdes locaux.
Les corticoïdes locaux sont souvent indispensables pendant les poussées. Bien expliqués et appliqués, ils n’ont aucun retentissement néfaste sur la peau ou la santé de l’enfant.
Il existe aujourd’hui des alternatives aux corticoïdes (Dispositifs Médicaux). Ils sont réservés aux crises légères. En l’absence d’efficacité rapide, ils ne doivent pas retarder les applications de corticoïdes, lesquels stopperont prurit et inflammation.
Stratégies de prévention
Malheureusement, plusieurs stratégies ont échoué : Les régimes de restriction, les laits hydrolysés, l’éviction des poussières de maison. Les pré et probiotiques ont fait l’objet de multiples études dont beaucoup sont revenues négatives. Il semble que la prise de probiotiques (lactobacillus rhamnosus GG) en fin de grossesse pour la mère et durant les premiers mois de vie pour l’enfant aient une certaine action préventive, mais encore à confirmer.
En raison d’un dysfonctionnement précoce de la barrière cutanée dans la DA (elle précède souvent l’apparition des plaques d’eczéma), la prévention par l’application précoce (3 premières semaines de vie) d’émollients chez les nouveau-nés a fait l’objet de plusieurs études. Les 3 premières études (sur quelques centaines d’enfants) chez des nouveau-nés à risque familial atopique ont été très prometteuses, avec des réductions d’environ 50% de la DA à 6 mois (étude américaine, japonaise et étude française mené par le laboratoire Expanscience selon les mêmes protocoles). Ensuite des études plus vastes, sur des enfants non à risque, utilisant divers produits, pendant des durées variables avec des évaluations entre 6 mois et 2 ans, n’ont pas confirmé statistiquement ces bons résultats initiaux. Les analyses a posteriori ont montré des taux d’adhérence au traitement très variables et parfois très faibles. D’autres études sont en cours pour confirmer ou non la faisabilité et l’efficacité d’une telle approche. En attendant, il est raisonnable d’informer les parents sur ce risque, surtout en cas de famille atopique, et de recommander l’application d’émollient dès le moindre signe de sécheresse cutanée, sécheresse qui précède souvent la véritable DA.
Quels traitements de base pour la DA ?
. L’hydratation : Les hydratants/émollients (apaisants) doivent être utilisés quotidiennement. Ils sont la base de toute prise en charge et sont recommandés dans toutes les Guidelines, pour tous les âges. L’émollient idéal est sans parfum, sans tensioactif irritant, très relipidant et apaisant. Il doit être appliqué 1 à 2 fois par jour en continu, sur le visage et sur le corps, préférentiellement après le bain (pour mieux capter l’eau dans la peau). Ses actions sont multiples (TABLEAU). Il doit être poursuivi en parallèle d’autres traitements lors des poussées. Le massage a un effet positif.
Les émollients contenant des huiles végétales et d'autres ingrédients naturels sont particulièrement adaptés aux peaux atopiques. Leur développement et leur formulation doivent suivre un processus et une charte de sécurité/tolérance stricts, adaptés à la peau du nourrisson.
Il faut apprendre aux parents à reconnaître les poussées et à distinguer les zones sèches ou d'eczéma chronique (émollient) et les zones inflammatoires (corticoïdes locaux le plus souvent).
. L’hygiène : Pour le bain, il n’existe pas de recommandation précise sur sa fréquence ou sa durée. L’idéal est d’utiliser des « savons sans savon » appelés syndets ou des huiles lavantes voire des savons surgras. Ces produits doivent avoir un neutre pH physiologique pour la peau (neutre ou acide) et être sans parfum. Les additifs dans le bain peuvent aider à préserver l’hydratation de la peau (huiles, amidon de riz…)
. Les traitements locaux lors des poussées (dispositifs médicaux, corticoïdes locaux) :
Les dispositifs Médicaux (DM) sont en vente libre. Ils ont suivi un parcours de développement et des tests cliniques différents des cosmétiques ; ils peuvent revendiquer des actions plus fortes ; ils ne doivent pas agir par des moyens pharmacologiques, immunologiques ou par métabolisme. Il existe quelques DM pour les plaques d’eczéma léger au cours de la DA, dont le plus récent Stelatopia Intense® agit en aide à réduire les réactions d’inflammation, le prurit et à favoriser le processus de régénération de la peau. Ils peuvent être recommandés en première intention dès le début des poussées légères.
Les dermocorticoïdes locaux sont réservés également aux poussées et appliqués uniquement sur les plaques rouges d’eczéma. S’ils sont prescrits en respectant quelques règles simples, ils ne provoquent pas d’effet secondaire et sont très efficaces ponctuellement.
-Puissance : Il existe plusieurs puissances de corticoïdes locaux. Prescrire les classes légères à modérées chez l’enfant
-Quantité : Utilisé la règle de l’unité phalangette. Elle correspond à la quantité de crème appliquée sur toute la longueur de la dernière phalange de l’index d’un adulte. Elle permet de traiter la surface cutanée correspond à la surface de deux mains d’adulte (paume + doigts). Une unité correspond à 0,5 gramme de produit. Un tube de 30 grammes contient donc 60 unités phalangettes.
-Application : Bien faire pénétrer dans la peau. Masser jusqu’à disparition complète.
-Durée : Arrêter dès que les plaques d'eczéma ont disparu (la notion de décroissance progressive n’est plus appliquée en dermatologie car prouvée inutile)
-Suivi : Programmer une prochaine consultation dans le mois suivant la première prescription et surveiller la quantité utilisée. Puis régulièrement.
-Expliquer les effets secondaires possibles : Il convient de prévenir la corticophobie (80% des patients) pour améliorer l'observance qui est très faible : 40% après 5 jours et 32% après 8 semaines.
Et le reste de la prise en charge ?
51% des patients atopiques ont recours aux médecines douces : homéopathie, nutrition, phytothérapie …Pourquoi ? Parce que la maladie ne se guérit pas, parce que nos explications ne sont pas satisfaisantes, parce que nos traitements ne sont pas considérés comme suffisamment sûrs et seulement symptomatiques. La médecine conventionnelle et la médecine complémentaire doit être coordonnées. Par exemple, des études font état de résultats encourageant grâce à la prise de mélanges de différentes souches de probiotiques, associés à des prébiotiques, mais les résultats sont encore trop discordants pour pouvoir recommander un protocole unique, et cela est toujours accompagné de soins locaux.
Approche pluridisciplinaire : Plusieurs professionnels de la santé sont impliqués et les parents peuvent recevoir des explications et des conseils différents, voire opposés. La communication est parfois difficile entre les professionnels, les enfants et les parents lors de la consultation/rencontre. Le discours discordant entre les différents acteurs de la prise en charge de la DA est la première difficulté citée par les patients.
En pratique, l’hygiènes, les soins, les conseils divers peuvent être pratiqués par tous les professionnels de santé qui ont été formés à la Dermatite Atopique. Les médecins de première ligne pour la prescription de médicaments et préciser le diagnostic s’il s’avère difficile sont les généralistes ou les pédiatres. Les dermatologues sont les spécialistes de cette dermatose pour tous les aspects qui la concerne : discuter les diagnostics différentiels, adapter le traitement, prescrire un bilan allergologique ou non, dépister les complications, faire un programme à long terme…
Pour en savoir plus
Dermato-info :
https://dermato-info.fr/fr/les-maladies-de-la-peau/la-dermatite-atopique
Association française de l’eczéma :
https://www.associationeczema.fr/
Groupe de recherche dans l’eczéma atopique, de la société française de dermatologie
https://www.sfdermato.org/upload/groupe/bloc/file/dermatite-atopique-15-q-1d63d10f15ba40a73337dec81e5d541e.pdf
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :